1.1
Úvod
Definice
OFTALMOLOGIE = lékařský obor zabývající se prevencí, diagnostikou, rehabilitací a léčbou patologických stavů, které postihují oko a přídatné oční útvary. Název je odvozen od slova oftalmo = označuje vztah k oku a logie = věda, vědecký obor.
Zajímavost
OŠETŘOVATELSTVÍ V OFTALMOLOGII plní osobité úlohy, mezi které patří:
- účast na léčebně-preventivní péči;
- dodržování aseptických postupů při ošetřování zrakového ústrojí;
- včasné rozpoznání problémů souvisejících se ztrátou nebo poškozením zraku a jejich odstranění;
- poskytování pomoci a psychologické pomoci zrakově postiženým při adaptaci na změněnou situaci;
- zdravotní výchova zaměřená na prevenci očních onemocnění, úrazů a špatného vývoje zraku;
- depistáž a dispenzarizace pacientů s glaukomem, nemocemi z povolání a zhoubnými nádory;
- spolupráce s očními optiky, orgány sociálního zabezpečení a různými podpůrnými organizacemi a orgány školství při zřizování škol pro slabozraké a nevidomé děti.
Poznámka
Schopnost vidět umožňuje člověku vnímat okolní svět, prostor, tvary předmětů, jejich pohyb a barvy. Přibližně 80% všech informací z prostředí získává jedinec prostřednictvím zraku.
1.1.1
Úseky práce, vybavení ošetřovací jednotky, charakter práce sestry na jednotlivých úsecích
Základní provozní jednotky jsou:
- oční ambulance pro vyšetření dětí a dospělých;
- operační sál při lůžkovém oddělení;
- lůžkové nemocniční oddělení.
1.1.1.1
Oční ambulance
Je součástí každého očního oddělení a slouží k vyšetření nemocného. Provádí se zde základní ošetření a diagnostika akutních a chronických onemocnění, ošetření nebo vyšetření klientů, kteří nepotřebují hospitalizaci.
Součástí je vyšetřovací místnost, která musí být dostatečně prostorná pro potřeby vyšetření zrakové ostrosti (5-6 metrů), speciální vybavení pomůckami a přístroji pro vyšetření a ošetření oka. Dále zde musí být možnost zatemnění oken pro různé vyšetřovací metody. Pokud je ambulance součástí lůžkového oddělení, provádí se zde příjem nemocného k hospitalizaci.
Charakter práce sestry
- vyžaduje od sestry všeobecné sesterské znalosti, dostatečné odborné znalosti a dovednosti v diagnostice, léčbě a ošetřování nemocných s onemocněním zraku;
- musí zvládat specifické výkony typické pro tento obor (aplikace léků do oka, měření nitroočního tlaku, aplikace anestetik, přikládání obvazů);
- je kladen důraz na preciznost, zodpovědnost, jemnost v pohybu rukou při ošetřování;
- musí si stále uvědomovat, že někteří nemocní vůbec nevidí, nebo vidí jen velmi málo;
- musí předvídat případné pády nebo zranění;
- k této práci jsou nutné i komunikativní dovednosti a znalosti psychologické problematiky nemocných s chorobami zrakového ústrojí.
1.1.1.2
Operační sál a zákrokový sálek
Operační sál má stavební uspořádání a vybavení jako v jiných chirurgických oborech, disponuje přístrojovým vybavením a pomůckami, které umožňují operace na zrakovém ústrojí.
Zákrokový sálek je vybaven vyšetřovacím stolem a speciálním instrumentáriem k menším lékařským zákrokům.
1.1.1.3
Lůžkové nemocniční oddělení
Ošetřovací jednotka má charakter standardní ošetřovací jednotky menšího rozsahu s bezbariérovým přístupem, tj. bez prahů, prostorný vstup do sprch a WC, madla na stěnách chodeb.
Na oddělení je dostatek pomůcek na aplikaci léků do oka, pomůcky k měření nitroočního tlaku, nedráždivý obvazový a fixační materiál.
Je zde možnost zatemnění jako prevence ochrany před slunečním zářením.
Poznámka
Ve většině nemocnic se jedná o oddělení smíšené, určené pro ženy a muže. Z těchto důvodů jsou pokoje rozděleny dle pohlaví. V ideálním případě je součástí pokoje i hygienické zařízení. Zvlášť mohou být vyčleněny pokoje pro dětské pacienty, kteří jsou, pokud je to možné, hospitalizováni se známou osobou.
1.1.2
Anatomie a fyziologie zraku
Oko (oculus, ophtalmos) skládá se z očního nervu a oční koule.
+
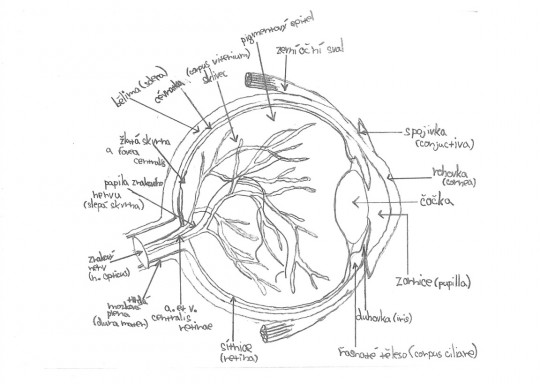
Obr. 1. Oční koule – bulbus oculi
Je uložena v kostěné dutině očnicové (orbitě) v obličejové části lebky. Leží na tukovém polštáři, který slouží jako ochrana oční koule před nárazy. Dalšími útvary chránícími oko jsou oční víčka, řasy a slzy (chrání před vysycháním a infekcí).
Stěna oční koule je složena z několika částí a vrstev, kterými jsou zevní vazivová vrstva, střední vrstva, vnitřní vrstva oka.
Bělima (sclera)
Tvoří pevný obal oka. Je to silná, pevná, neprůhledná vazivová blána bílé barvy. Upínají se na ni okohybné svaly. V zadní části bělimy se nachází otvor, kterým z oka vystupuje zrakový nerv a vystupují cévy a nervy pro oko. Barva bělimy se věkem mění. V přední části přechází v průhlednou rohovku.
Rohovka (cornea)
Má tvar kulatého vypouklého hodinového sklíčka. Je složena z tenkých, bezbarvých a průhledných vazivových lamel a bohatě senzitivně inervována, na rozdíl od bělimy.
Cévnatka (choroidea)
Je uložena pod bělimou a tvoří střední vrstvu oční koule. Obsahuje velké množství drobných cév, které zajišťují výživu dalších částí. Od sítnice je oddělena vrstvou pigmentových buněk. Cévnatka vepředu vybíhá v řasnaté těleso (corpus ciliare).
Duhovka (iris)
Má tvar mezikruží a svým zbarvením udává barvu oka. Přední plocha duhovky je viditelná přes rohovku. Uprostřed duhovky je otvor - zornice (pupila). Skrze zornici vstupují do oka světelné paprsky (podle intenzity světla mění zornice svou velikost a tím usměrňuje množství paprsků vstupujících do oka).
Sítnice (retina)
Je vnitřní, nejsložitější vrstva oční koule. Vystýlá zadní část oční koule až k okraji duhovky, v přední části oka tato vrstva chybí. Sítnice obsahuje smyslové buňky zrakového ústrojí, tzv. fotoreceptory (tyčinky pro černobílé vidění a čípky pro barevné vidění). V místě výstupu zrakového nervu tyto fotoreceptory chybí, jedná se o tzv. slepou skvrnu. Pokud dopadají paprsky na slepou skvrnu sítnice, předmět nevnímáme. Několik milimetrů zevně od slepé skvrny se nachází místo nejostřejšího vidění, tzv. žlutá skvrna. Žlutá skvrna je místo s největší koncentrací fotoreceptorů, hlavně čípků. Tyčinky a čípky předávají podráždění nervovým vláknům zrakového nervu.
Čočka (lens crystalina)
Je těleso bikonvexního tvaru, zadní plocha je více zakřivena. Tvoří ji průhledná elastická rosolovitá hmota, která je pevně uzavřena v pouzdru. Čočka je zavěšena na vláknech řasnatého tělesa. Úzký prostor mezi rohovkou a přední stěnou duhovky se nazývá přední komora oční a prostor mezi zadní plochou duhovky a přední plochou čočky zadní komora oční.
Oční komory
Duhovka dělí prostor v přední části oka na přední a zadní komoru. Komory jsou spojeny zornicí a prostor komor vyplňuje komorový mok. Vnitřní prostor očního bulbu vyplňuje kromě komorové tekutiny sklivec.
Sklivec (corpus vitreum)
Je průhledná rosolovitá hmota, která vyplňuje většinu vnitřního prostoru oční koule mimo přední a zadní komoru.
Přídatné orgány oka
Okohybné svaly (musculi bulbi)
Máme celkem šest okohybných svalů, konkrétně čtyři přímé a dva šikmé.
Víčka (palpebrae)
Ohraničují oční štěrbinu a uzavírají očnici. Podkladem horního a dolního očního víčka je vazivová ploténka, na kterou se upínají snopečky kruhového očního svalu. Vnější povrch je pokryt jemnou kůží a okraje jsou opatřeny řasami (cilie) a drobnými žlázkami, které produkují maz, jenž zabraňuje přetékání slz.
Slzný aparát
Slzná žláza (glandula lacrimalis)
Leží při horním okraji očnice, produkuje slzy, které slouží k ochraně a zvlhčování oka a mají slabý antibakteriální účinek. Pomocí víček jsou slzy roztírány po přední ploše bulbu, odkud odtékají slznými kanálky do slzného váčku pod kůži ve vnitřním koutku oka. Ze slzného váčku vystupuje slzovod. Tím odtékají slzy do dutiny nosní.
Spojivka (tunica conjuctiva)
Je tenká růžová blanka slizničního charakteru, která kryje vnitřní plochu víček. Spojivka přechází na přední plochu bělimy a končí po obvodu rohovky. Oba spojivkové listy ohraničují spojivkový vak, kde se hromadí slzy.
Cévní zásobení oční koule a inervace oka:
Téměř všechny tkáně očnice a bulbus oculi jsou vyživovány z a. ophtalmica, která je větví a. carotis interna. Sítnici zásobuje a. centralis retinae a krev ze sítnice odvádí vena centralis retinae. Senzitivní inervaci obstarává převážně první větev trojklanného nervu (n. ophtalmicus), z druhé větve trojklanného nervu je inervována kůže a spojivka dolního víčka. Motorická inervace je zajištěna z n. III. IV. VI. VII.
1.1.3
Vývoj zraku u dětí
Oči dětí se anatomicky neliší od očí dospělého. Dítě vidí od narození a zrak dozrává během prvních měsíců života. Dítě pozoruje nejprve malé předměty a pohyb. V batolecím věku začíná rozeznávat hloubku vidění skládáním obrazů pravého a levého oka. V tomto období je důležitá správná koordinace pohybu bulbů a fixace pohledu obou očí a vytváření tzv. stereovidění.
1.1.4
Příznaky očních onemocnění
Choroby spojivek
podspojivková sufuze – vzniká krvácení, spontánně se může objevit při kašli; klinicky nevýznamné, nutné je vyloučit úraz oka;
conjunctivitis – zánět spojivek;
conjunctivitis purulenta – hnisavý zánět spojivek, často u novorozenců, původcem je gramnegativní gonokok a dítě se infikuje v porodních cestách, v ČR je uzákoněná profylaxe, kdy se každému novorozenci po porodu aplikuje Ophtalmo-Septonex;
edém spojivky se může objevit při alergii;
Bolest
samotného oka – vyzařuje do čela, spánku, zubů, důvodem může být zánět duhovky nebo glaukom;
za okem – onemocnění v očnici (zánět, aneurysma, nádor);
na přední ploše oka – sinusitida, neuralgie trojklanného nervu;
pálení, řezání, pocit písku v očích – povrchní poškození oka (zánět spojivek, cizí tělísko pod víčkem);
při pohybech oka – zánět nervu za okem;
bolest hlavy – refrakční vady;
Poruchy zraku
zhoršené vidění
- do blízka: dalekozrakost – hypermetropie;
- do dálky: krátkozrakost – myopie nebo astigmatismus;
náhle vzniklá jednostranná slepota: embolie do sítnicové tepny;
oboustranná slepota – úplná slepota (amauróza) může být vyvolána uremií, epileptickým záchvatem, zánětem ledvin, maligní hypertenzí (diastolický TK nad 140 mmHg), ictem ve zrakovém centru;
náhlé zamlžené vidění s tupou bolestí oka hlavy – glaukomový záchvat;
plující obláčky – katarakta;
jiskry, záblesky – glaukom;
zvolna se zhoršující vidění – otravy, DM.
Výpadek zorného pole
částečný výpadek – skotom, porucha sítnice;
výpadek poloviny zorného pole – hemianopsie, porucha zrakové dráhy;
zvětšující se stíny v určitém místě zorného pole – odchlípená zornice.
Choroby víček
blefarospazmus – křečovité svírání víček z důvodu dráždivých vlivů nebo psychických vlivů;
ptóza – pokles horního víčka;
lagoftalmus – nedovření víček u obrny lícního nervu nebo v bezvědomí, hrozí osychání a následná infekce rohovky, dle závažnosti se aplikují umělé slzy každých 30 minut, nutné je chránit oči mastí každé 2 hodiny;
ektropium – víčko je odvráceno od bodu v důsledku senilních změn, parézy lícního nervu;
entropium – víčko je otočeno proti bulbu i s řasami;
hordeolum – absces mazové žlázy v okraji víčka, běžné stafylokokové onemocnění (ječné zrno);
blefaritis – chronický zánět okrajů víček;
suffusio – kůže víček s krevní podlitinou, nejčastěji po úrazech;
herpes zoster ophtalmicus – pásový opar první větve trojklanného nervu;
benigní nádory (xantelezmata) – žluté ohraničené skvrny v oblasti vnitřního očního koutku, jde o tukové uloženiny.
Choroby slzných cest
epifora – nadměrné slzení při dráždění oka cizím tělesem;
neprůchodnost slzných cest – u novorozenců a kojenců někdy mohou být zúžené nebo neprůchodné, slzy neodtékají kanálkem, ale oko slzí vnitřním koutkem, často se přidává infekce spojivek.
Poruchy pohyblivost bulbu
exoftalmus – vystupující oční bulby (hypertyreóza, nádory);
enoftalmus – zapadlé oční bulby dovnitř (konvergentní) nebo ven (divergentní);
strabismus – šilhání konvergentní, tj. dovnitř; divergentní, tj. ven;
nystagmus – kmitavé pohyby očí nezávisle na vůli (nemoci rovnovážného ústrojí, nitrolební onemocnění ve formě nádoru nebo krvácení);
diplopie – porucha okohybných svalů projevující se dvojitým viděním (nádor, úraz, krvácení, meningitida);
amblyopie (tupozrakost) - snížení zrakové ostrosti bez viditelných organických změn, vyvíjí se samostatně, nebo jako následek nevyrovnané refrakční vady, stav se může zlepšit pouze soustavným cvičením, dítěti zakrýváme pomocí okluzoru na brýlích to oko, které vidí lépe, doba jeho nošení během dne se postupně zvyšuje o 15 minut, během léčby je potřeba kontrolovat zrak zakrytého oka.
Zásady péče o tupozraké dítě
- zajistit dobré osvětlení ke každé činnosti;
- zajistit čisté brýle a dobře nasedající okluzor (prevence otlaků a bolesti);
- dodržovat přesnou dobu okluze;
- dodržovat vhodnou vzdálenost očí od práce (30 cm);
- čtení a psaní s okluzorem – postupně menší písmena;
- vhodná volba činnosti (navlékání korálků, stavebnice s drobnými dílky);
- čím více stoupá zraková ostrost tupozrakého oka, tím jemnější práce by měly být dítěti předkládány.
Zornice
mydriáza – rozšířená zornice;
mióza – zúžená zornice;
anizokorie – nestejně velké zornice;
šedá zornice – katarakta.
Hodnotíme okrouhlost, velikost, symetrii, reakce na osvit a akomodaci.
1.1.5
Vyšetřovací metody
1.1.5.1
Anamnéza
V anamnéze je důležité zaměřit se na identifikaci projevů souvisejících se základním onemocněním, zjistit typ poruchy vidění (dalekozrakost, krátkozrakost, dvojité vidění, barevné fenomény, černé skvrny, ztrácení zraku, světloplachost), délku trvání obtíží, jejich začátek (náhlá příhoda, chronický stav), poslední návštěvu u očního lékaře, seznámit se způsobem používání pomůcek a hygienickými návyky, s úrovní péče o brýle či kontaktní čočky, posoudit bolest (pálení, řezání, píchání, svědění, vlhkost nebo suchost očí, výskyt cizího tělesa, bolesti poloviny nebo celé hlavy a jejich šíření), doprovodné jevy (nauzea, zvracení), pozorovat zjevné změny na oku a v neposlední řadě zaznamenat projevy senzorických poruch - emoční labilita (hněv, strach, nejistota, deprese, apatie, rychlé změny nálady), změny v běžném životě (poruchy aktivity, odpočinku, spánku, příjmu potravy), změny v myšlení, zmatenost v čase a prostoru, zpomalený psychomotorický vývoj, změny pozornosti (ponoření se do vlastních myšlenek, problémy s komunikací, záměna fantazie a reality).
RA – zjišťujeme výskyt glaukomu, katarakty a jiných onemocnění, která ovlivňují současné onemocnění zrakového ústrojí (diabetes mellitus, retinopatie, špatné hojení ran, hypertenze, krvácení, skleróza na očním pozadí, cévní a krevní choroby, trombózy, pooperační krvácení, alergie a alergické reakce, alkoholismus, poškození zrakového nervu, revmatismus).
1.1.5.2
Základní fyzikální vyšetření
Víčka
Aspekcí neboli pohledem hodnotíme edém, pigmentace, žluté skvrny, jednostranné zduření, brýlový hematom, epikantus, entropie, ektropium, lagoftalmus, ptózu víčka, stav spojivek, symetrii očních štěrbin, postavení a pohyblivost víček a jejich změny.
Oční bulby
Vyšetřujeme postavení a pohyblivost očních bulbů a orientačně zorné pole. Dále hodnotíme napětí a vnitřní tlak.
Patologie
- exoftalmus;
- pohyblivost – strabismus konvergentní, divergentní, nystagmus;
- zorné pole – skotom.
Spojivky
Sledujeme barvu (červené, nažloutlé, bledé, překrvené), vlhkost.
Bělima
Fyziologicky je bílé barvy.
Patologie
- subikterická bělima, ikterická, hnědé skvrny.
Rohovka
Pohledem zjišťujeme barvu (bílošedý proužek po obvodu rohovky, zelenohnědý prstenec nebo mléčně bílá); neprůhlednost, rohovkový vřed a nepřítomnost rohovkového reflexu.
Zornice
Hodnotíme reakci na světlo, reakci na konvergenci, tvar (rozštěp zornice, nepravidelnost), velikost (anizokorie, mióza, mydriáza, negativní fotoreakce, negativní reakce na konvergenci).
1.1.5.3
Speciální vyšetřovací metody
Vyšetření zrakové ostrosti do dálky
+

Obr. 2. Snellenovy optotypy pro dospělé
+

Obr. 3. Snellenovy optotypy pro děti
Cílem je určit největší vzdálenost, ze které jsou dva body vnímány jako dva body. Prakticky se vyšetřuje zraková ostrost nejčastěji ze vzdálenosti 5 metrů. Paprsky, které z těchto dvou bodů dopadají na sítnici, svírají úhel vidění, jenž je u normální zrakové ostrosti 1 minuta. Používají se Snellenovy optotypy s čísly, písmeny nebo s obrázky pro děti. Snellenova tabulka se skládá z několika řad písmen klesající velikosti. U každého řádku je číslice udávající v metrech vzdálenost, ze které má zdravé oko vidět znaky příslušného řádku. Vizuz pak označujeme zlomkem, v němž se v čitateli uvádí vzdálenost, z níž vyšetřovaný čte, a ve jmenovateli číslice označující řádek, který klient ještě přečte. Norma je 5/5 (z pěti metrů přečte klient řádek 5).
Při vyšetření nemocný stojí a každé oko se vyšetřuje zvlášť. Druhé oko musí být dokonale zakryté dlaní nebo listem papíru. Důležité je upozornit klienta, aby si na oko netlačil. Pokud klient používá kontaktní čočky nebo brýle, provádí se vyšetření s korekcí i bez ní, kdy se korekce připíše k visu. Pokud klient nevidí ani největší řádek, zkracujeme vzdálenost optotypů nebo zkoušíme zrak ze vzdálenosti 1 metru pomocí prstů proti černé podložce. Rozezná-li klient pohyb prstů před okem, zapisujeme, že udává pohyb. Dále vyšetřujeme zachování světlocitu (reakce zornic na světlo) a světelné projekce (určení směru, ze kterého je do oka vrháno světlo).
Poznámka
Zraková ostrost je fyziologicky snížena za tmy, chorobně při refrakčních vadách.
Amaurosis = úplná ztráta zraku na oku, klient nemá zachovaný ani světlocit.
Vyšetření zrakové ostrosti do blízka
Cílem vyšetření je určení vzdálenosti mezi nejvzdálenějším bodem ostrého vidění a nejbližším bodem ostrého vidění. Používají se Jägerovy tabulky, což jsou odstavce tištěného textu různé velikosti, které jsou označeny čísly 1,2,3…
Vyšetření barvocitu
Zdravé oko vnímá 3 barvy – červenou, zelenou a modrou. Ostatní barvy skládá z těchto tří. Vyšetření barvocitu spočívá v posouzení rozdílnosti dvou zaměnitelných odstínů, které jsou pro zdravé oko rozdílné, ale pro barvoslepé stejné.
Vyšetření průchodnosti odvodných slzných cest
Do spojivkového vaku se vkápne barvivo, které by se mělo objevit po 1 minutě v dutině nosní.
Vyšetření pomocí štěrbinové lampy
Provádí se mikroskopické vyšetření předního úseku oka, tj. rohovky, přední komory, čočky a sklivce. Součástí bývá tonometr, který umožňuje měření nitroočního tlaku.
Vhodná je příprava psychická formou vhodné edukace, ale i fyzická, kdy se klientovi aplikuje 1 gtt mydriatika do každého oka. Klient musí zaujmout vhodnou polohu, kdy si při samotném vyšetření opírá čelo i bradu o nástavec.
Po skončení výkonu upozorníme klienta na rozmazané vidění (nesmí řídit motorová vozidla).
+
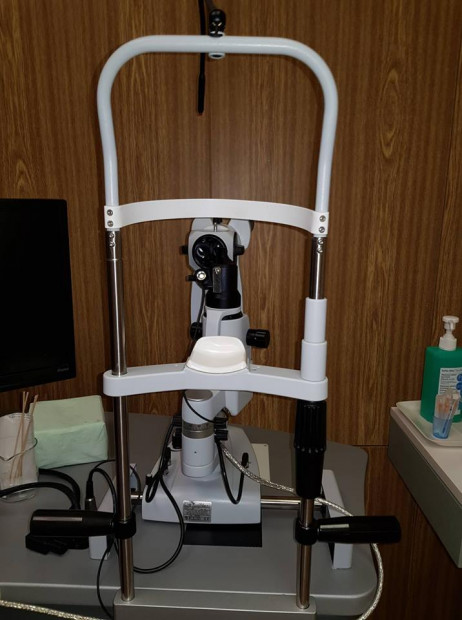
Obr. 4. Štěrbinová lampa
Vyšetření nitroočního tlaku
Nitrooční tlak je výsledkem přítoku a odtoku nitrooční tekutiny, kdy normální hodnota je 16–20 mmHg. Příprava pacienta závisí na typu tonometru.
Impresivní tonometrie
Provádí se pomocí Schiotzova tonometru, který má plošku stejně zakřivenou jako rohovka. Před samotným výkonem je důležité vysvětlení výkonu a anestézie oka. Pacient leží a při vyšetření se dívá před sebe, po vkápnutí očních kapek si nesmí mnout oči. Po ukončení vyšetření je vhodné upozornit pacienta, že si nesmí mnout oči až do doby odeznění anestezie.
Aplanační tonometrie
Jedná se o přesnější metodu. Tonometr je připevněn na štěrbinové lampě. Před výkonem je důležitá edukace pacienta, vkápnutí 2% fluoresceinu (barvivo) a anestetika. Při tomto vyšetření se hodnotí zabarvená plocha na rohovce. Ošetření po výkonu není nutné.
Bezkontaktní tonometrie
Vyšetření se provádí proudem vzduchu. Kromě poučení a podání vysvětlení není zvláštní příprava nutná.
Oftalmoskopie
Vyšetření očního pozadí (sítnice, cévnatka, výstup očního nervu) pomocí oftalmoskopu.
Přímá oftalmoskopie
Používá se elektrický oftalmoskop. Oční pozadí vyšetřuje lékař přímo zorničkou ze vzdálenosti 5-7 cm před okem pacienta. Příprava pacienta spočívá v poučení o výkonu a rozkapání obou očí mydriatiky. Před vkápnutím je třeba dotazem zjistit, zda se klient neléčí na glaukom. Pokud tuto skutečnost potvrdí, rozkapání očí neprovádíme.
Nepřímá oftalmoskopie
Provádí se v temné místnosti pomocí binokulárního oftalmoskopu, který si lékař nasazuje na hlavu. Není nutná zvláštní příprava.
Laserová oftalmoskopie
Provádí se tak, že oční pozadí je osvětleno laserovým paprskem, který je snímán a zobrazuje se na obrazovce PC. Kromě poučení a podání vysvětlení není nutná zvláštní příprava.
Perimetrie
Vyšetření zorného pole. Zorné pole představuje všechny body, které se při nehýbajícím se oku zobrazují na sítnici. Zorná pole obou očí se zčásti překrývají, což je podmínkou binokulárního vidění. Vyšetřuje se každé oko zvlášť.
Vyšetřuje se počítačovým perimetrem. Pacient fixuje centrální bod a na kulovém perimetru se objevují světelné body. Jakmile bod pacient zaznamená, stlačí tlačítko a počítač provede vyhodnocení. Není nutná speciální příprava ani péče po výkonu. Je nutná pouze edukace a spolupráce.
Vyšetření refrakce oka
Refrakce oka je dána poměrem mezi délkou oka a lomivostí optického prostředí oka. U zdravého oka se paprsky lámou na sítnici, tzv. emetropické oko.
Refrakci oka vyšetřujeme pomocí skiaskopie a retinoskopie, refraktometrie a keratometrie.
Refraktometr je přístroj, který přesně vyhodnotí dioptrie. Pokud se paprsky lámou před sítnicí, klient vidí špatně do dálky, ale dobře do blízka. Mluvíme o krátkozrakosti. Pokud se ale paprsky lámou do ohniska za sítnicí, klient vidí do dálky lépe než do blízka. Mluvíme o dalekozrakosti.
Další doplňující vyšetření
- RTG;
- sonografie – sonda se přikládá na víčko zavřeného oka;
- CT, MR.
1.1.5.4
Specifika vyšetření zraku u dětí
Mezi nejčastěji hodnocené zrakové funkce patří zraková ostrost, kontrastní citlivost, rozsah zorného pole, barvocit, binokulární vidění, vnímání a poznávání. Rozpoznat problém se zrakem v co nejnižším věku má zcela zásadní význam pro úspěch a náročnost léčby. U malých dětí nelze spoléhat na to, že nám problémy sdělí, ale je nutné využít tzv. objektivních vyšetřovacích metod. Všem dětem je provedeno orientační vyšetření oka ihned po narození (screeningové vyšetření vrozeného šedého zákalu).
Na problémy se zrakem může ukazovat, když dítě sedává příliš blízko televize, často si mne oči, přidržuje si hračky a předměty příliš blízko obličeje, příliš často mrká nebo jedno oko stáčí více k nosu nebo opačně.
1.1.5.5
Nejčastější lékové skupiny
Anestetika
Lokálně se podávají ve formě kapek a používají se k znecitlivění.
Mydriatika
Rozšiřují zornici, jsou velmi účinná, znemožňují zaostření vidění. Nesmí se aplikovat nemocným s glaukomem, protože zvyšují nitrooční tlak a hrozí oslepnutí. Po jejich aplikaci nemocný nesmí řídit nebo vykonávat nebezpečnou práci.
Miotika
Zužují zornici a používají se k léčbě glaukomu. Mezi zástupce patří pilokarpin, timoptik, betoptik, timoptol.
Antiseptika a dezinficiencia
Používají se při konjunktivitidách, při podráždění spojivek, po operaci oka. Typickým zástupcem je Ophtalmo–Septonex.
Antibiotika
Platí veškeré zásady pro podávání ATB.
Kortikoidy
Mají silný protizánětlivý a protialergický účinek. K zástupcům patří např. Ophtalmo-Hydrokortizon.
1.1.6
Příprava k operaci a pooperační péče
1.1.6.1
Dlouhodobá předoperační příprava
Interní vyšetření nesmí být starší 14 dnů před plánovaným vyšetřením, obsahuje výsledky biochemického vyšetření moči, základního biochemického vyšetření krve, krevního obrazu, aPTT, Quick test, EKG, RTG vyšetření srdce a plic, klinického vyšetření.
Důležitá je kompenzace chronického onemocnění klienta – zejména hypertenze, diabetu (při léčbě PAD nutno vždy převést na inzulinoterapii).
Základní dlouhodobá příprava může být doplněna o speciální vyšetření, která indikuje lékař na základě aktuálního stavu klienta.
Klient by měl přijít do nemocnice poučen o své chorobě jak ústně, tak i písemně (např. formou letáků) a měl by mu být dán prostor pro zodpovězení jeho dotazů.
Pokud se výkon bude provádět s pobytem na lůžkovém oddělení, klient je zpravidla přijímán den před operací.
1.1.6.2
Krátkodobá předoperační příprava
Zahrnuje období zhruba 24 hodin, kdy je klient přijat do nemocnice.
V krátkodobé předoperační přípravě poskytujeme dostatečné množství vhodných informací (podílí se lékař ve spolupráci se sestrou). Informace jsou podávány ohledně provozu oddělení, uložení na lůžko a zjištění stupně informovanosti o prováděném zákroku, pooperační péči, režimových opatřeních, dodržování pravidel lačnění (6-8 hodin před výkonem).
V případě zjištěných nedostatků poskytne sestra pacientovi informace, které jsou v její kompetenci, případně informuje lékaře.
Zajištění hygieny provádí klient sám, zvýšená pozornost se věnuje odlíčení obličeje, vlasům, odlakování nehtů, dutině ústní, nosu, u mužů oholení tváří.
1.1.6.3
Specifická příprava k operačnímu výkonu
Psychická
- poskytnout dostatek informací o nutných pooperačních návycích a nutnosti dodržovat léčebný režim;
- poučit pacienta o zákazu prudkých pohybů hlavy, mrkání, pohybu očních bulbů různým směrem;
- nacvičit s ním otevírání oka a jeho zavírání bez křečovitého zavření nebo otevření;
- poučit o zákazu sahat na oko a mnout si jej rukou, kapesníkem či jiným předmětem (před operací, po ní);
- poučit nemocného jak zabránit kýchání (tlak palců na nosní přepážku, tlak jazykem nebo palcem na patro těsně za zuby na horní čelisti, stlačení nosních průduchů proti přepážce).
Příprava operačního pole
Stříhání řas
Provádíme pomocí sterilních zahnutých nůžek. Nutné je zabránit padání řas do oka (zamezíme to tím, že na nůžky nebo řasy naneseme indiferentní mast). Při stříhání řas klient sedí nebo leží, hlava je opřena o tvrdou podložku. Stříhání na horním víčku provádíme tak, že nemocného vyzveme, aby se díval směrem dolů, druhou rukou lehce přidržíme a odtáhneme víčko od oka. Při stříhání řas na dolním víčku je postup stejný, pouze se nemocný musí dívat nahoru. Po ostříhání řas se provádí výplach oka.
Provádí se průplach slzných cest za asistence sestry lékaři, výplachy oka dle ordinace lékaře, měření výšky nitroočního tlaku. Dle zvyklostí oddělení se provádí stěr ze spojivek (posílá se do mikrobiologické laboratoře).
Na očním oddělení se provádějí výkony v celkové i v lokální anestézii, ale výkony v lokální anestézii jsou častější. Pro výkon v celkové anestézii platí stejná pravidla v předoperační a pooperační péči jako při každé jiné operaci v celkové anestézii.
Hodinu před výkonem kape sestra do oka antiseptické kapky (podle typu výkonu i kapky další, např. mydriatika), dle ordinace lékaře se podává premedikace. Na operační sál nemocný odjíždí převlečený do empíru a v operační čepici, vymočený, před operací nemocný může jíst i pít. Na sále se pokračuje v aplikaci lokálních anestetických kapek a lékař někdy aplikuje další svodnou anestézii ke zrakovému nervu.
Tělesná příprava
- bandáže dolních končetin;
- odložení protézy (umělý chrup, protézu očního bulbu);
- po anestézii se provádí okuloprese z důvodu snížení nitroočního tlaku a pro vyvolání hypotonie oka;
- sestra měří nitrooční tlak před a po okulopresi.
1.1.6.4
Specifická péče po operačním výkonu
Poloha
Klient je převážen na sedačce a ukládán do Fowlerovy polohy pouze tehdy, pokud byl výkon v lokální anestezii. Pokud byl výkon proveden v celkové anestezii, je klient ukládán po probuzení do polohy vleže na zádech. Klient nesmí ležet na operované straně.
Po operaci nemocný nesmí zvedat těžká břemena, sklánět hlavu pod úroveň pasu a musí se vyvarovat usilovnému tlačení na stolici, protože by mohlo dojít ke zvýšení nitroočního tlaku a poškození operovaného oka.
Péče o operační ránu
Na operovaném oku je přiložen krycí obvaz a na noc je přikládána tzv. mušle, která brání nežádoucímu pohybu. Neustále dbáme na to, aby si klient na operované oko nesahal, nestrhl obvaz, předcházíme nežádoucím pohybům hlavy. V dalších dnech se monitoruje nitrooční tlak.
První pooperační den je prováděn převaz, který provádí lékař a sestra asistuje, do oka se aplikují ordinované léky. Obvaz oka je nahrazen novým obvazem, nebo jsou klientovi dány na oči černé brýle, které chrání před ostrým slunečním světlem.
Hygienická péče
V prvních pooperačních dnech (asi 5 dní) musí klient zvýšeně dbát na osobní hygienu obličeje, může si jej zlehka otírat, muži by se neměli holit. Klient si nesmí mýt operované oko a neměl by si provádět masáž obličeje bez porady s lékařem.
Výživa
Nedráždivá, měkká, vlhká, tekutiny by měly být podávány v dostatečné míře, ale klient by měl pít po menších locích. Pokud byl výkon prováděný v lokální anestezii a průběh pooperačního období je bez komplikací, může klient dostat po výkonu lehký oběd.
Vyprazdňování
Velkou pozornost musíme věnovat vyprazdňování stolice. Klient by neměl namáhavě defekovat (úprava stravy, dostatek tekutin).
Domácí péče
Nemocný si v domácí péči aplikuje do očí léky dle ordinací lékaře, dále je upozorněn na nutnost nosit tmavé brýle, po dobu 6 týdnů nesmí zvedat těžká břemena a pracovat v předklonu.