9.3
Terapie alergie
Definice
Alergie je hypersensitivní reakce podmíněná reakcí imunitního systému. Je to neúčelně vynaložená obrana proti jinak neškodným látkám, se kterými se běžně setkáváme v životě [8].
Jedná se tedy o nemoc imunitního systému. Hyperreaktivita je vystupňovaná normální reakce na stimul. Alergie je charakterizována projevy, které vznikají po expozici stimulu po dávce, jež ostatní jedinci tolerují. Látky bílkovinné povahy, na které imunitní systém odpovídá, jsou antigeny. Látky, na které odpovídá přecitlivělý organismus alergika, jsou alergeny. Odpovědí organismu je tvorba specifických buněk a protilátek IgE. Imunitní systém má paměť, tzn. dobře si pamatuje látky, na které již dříve reagoval. Při opakovaném kontaktu se škodlivým „vetřelcem“ je odpověď imunity mnohem rychlejší a účinnější → univerzální přístup imunity. Např. na pyl imunitní systém reaguje vždy při kontaktu, protože si jej zapsal do své paměti. Senzibilizace je děj, kdy se organismus na určitý podnět stává více a více citlivým – přecitlivělým. Při prvním kontaktu imunitní systém reaguje na podnět a vytváří malé množství protilátek. Při opakovaném kontaktu, už imunitní systém alergen rychle rozpoznává a vytváří velké množství protilátek. Opakovaný kontakt senzibilizovaného organismu s vyvolávajícím alergenem vede k trvalé produkci IgE protilátek a k alergickému zánětu postižených tkání. Alergický zánět mají na svědomí buňky zánětu, které tvoří a uvolňují látky, jež poškozují povrchy sliznic. Také zvyšují permeabilitu cév, dochází k tvorbě hlenu, vzniká edém, zarudnutí, spasmus. Minimální perzistující zánět probíhá i tehdy, když to člověk necítí. Malý podnět stačí k tomu, aby se stav prudce zhoršil. Atopie je osobní či rodinná tendence ke schopnosti imunitního systému tvořit při odpovědi na nízké dávky alergenů IgE protilátky [8].
Alergie je v současnosti civilizačním onemocněním, které postihuje celý lidský věk. Mnohdy se poprvé může projevit až v seniorském věku. Zaznamenáváme celosvětový vzestup prevalence a dochází k rozšíření spektra alergizujících látek. Alergie je problémem diagnostickým i léčebným - část nemocných je nedostatečně diagnostikována a léčena. Jen v České republice trpí určitou formou alergie přes 2 miliony obyvatel (20 %), 500 tisíc je astmatiků (5 %), 1,2 milionu osob s alergickou rýmou (12 %), 0,8 milionu ekzematiků (8 %) a 3,5 milionu atopiků (35 %), což je problém nejen společenský ale i ekonomický. Nejzávažnějším projevem alergické reakce je anafylaxe. Anafylaxe je charakterizována souborem závažných až život ohrožujících náhle vzniklých příznaků na různých systémech a tkáních. Prevalence alergických onemocnění neustále stoupá [8].
Časový sled událostí:
- Genetická predispozice.
- Senzibilizace.
- Rozvoj alergického zánětu.
- Klinická manifestace: GIT systém, kůže, respirační systém, oči, celkové postižení (anafylaxe).
Dochází k přeměně jednoho projevu alergie na jiný. Alergie je systémové onemocnění. Na vzniku alergie hrají roli následující faktory: dispoziční – atopie (dědičnost), příčinné – alergeny, podpůrné – škodliviny ovzduší, kouření, virové infekce a spouštěcí- alergeny, infekce, fyzická zátěž, stres a další.
Rozdělení alergenů
Tabulka 3. Inhalované alergeny [8]
Alergeny inhalované Rozdělení | Alergeny inhalované Jednotlivé druhy | Alergeny inhalované Jednotlivé druhy | Alergeny inhalované Jednotlivé druhy |
Pylové | Dřeviny – bříza, olše, líska, habr, buk, dub, topol, vrba, javor | Trávy a obiloviny – jílek, bojínek, psárka, žito, kukuřice | Ostatní byliny – pelyněk, ambrózie, slunečnice, kopřiva, řepka |
Plísňové | Vláknité plísně produkující spory (Penicilium, Aspergilus, Merulius | ||
Roztočové | Dermatophagoides farinae, Dermatophagoides pteronyssimus, Euroglyphus mayenei | ||
Zvířecí | Kočka, pes, morče, křeček |
Další alergeny:
- Alergeny potravinové - ryby, ořechy, mléko, vejce, celer
- Alergeny hmyzí - bodavý blanokřídlý hmyz: vosy, včely, čmeláci, sršni
- Alergeny lékové – antibiotika (časté peniciliny), znecitlivující látky, analgetika apod.
- Alergeny kontaktní - kovy (Cr, Ni, Co), guma, latex, kosmetika-parabeny
Podstatou vzniku alergie je opakovaný kontakt s alergenem a vznik přecitlivělosti (IgE).
I. Časná fáze alergické reakce (minuty) převážně aktivace žírných buněk →uvolnění mediátorů – histamin, PGD2, leukotrieny: LTC4, LTD4, LTE4.
II. Pozdní fáze alergické reakce (hodiny) rozvoj alergického zánětu a vznik chronických změn. Histamin jako důležitý mediátor alergické reakce působí edém sliznice, překrvení, svědění a pálení, stah průdušek a tvorba hlenu.
Účinkům uvolněného histaminu na tkáně brání antihistaminika. Alergie se jako systémové onemocnění manifestuje jako: bronchiální astma, alergická rýma, kožní alergické projevy - urtikarie, potravinová alergie s orálním alergickým syndromem, atopická dermatitida, konjunktivitida, anafylaktický šok [8].
+
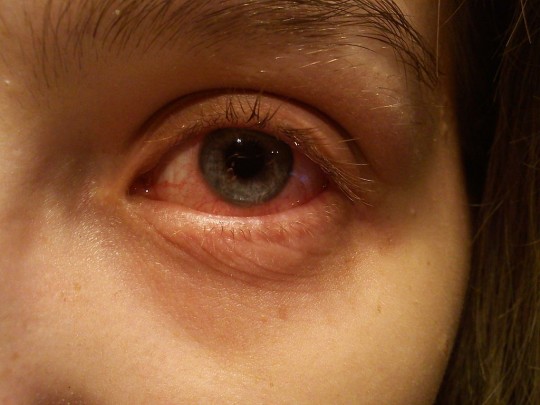
Zdroj: Autor Daemonanyndel, An up-close shot of an eye with the conjunctivitis disease., licence Creative Commons BY-SA 3.0.
Obr. 17. Konjuntivitida
9.3.1
Léčba alergických onemocnění
Léčba alergických onemocnění spočívá v první řadě v eliminaci alergenů, dále v preventivní farmakoterapii, léčbě projevů, imunoterapii a podpůrné léčbě – prevence, zdravé životní prostředí, zdravý životní styl, strava, otužování, sport.
Antihistaminika – antialergika
Definice
Jsou léčiva, která antagonizují účinky histaminu na specifických receptorech, ale nemění jeho syntézu, uvolňování a v běžných dávkách ani biotransformaci [2].
Novější látky (např. cetirizin) mají určitý vliv na uvolňování mediátorů, především v pozdní fázi alergické reakce. Terapeuticky významné jsou dnes první dvě skupiny. H1 antagonisté se používají k tlumení projevů různých alergických (event. zánětlivých) stavů. V této skupině jsou látky, které mají tlumivé účinky na CNS, a proto se používají i v dalších indikacích, tj. jako výrazná sedativa, antiemetika, antivertiginóza (antihistaminika I. generace). Novější látky, u nichž je tento tlumivý účinek výrazně omezen, se označují jako tzv. nesedativní H1 antihistaminika II. generace [2].
- I. Generace: dimetinden, bisulepin, cyproheptadin, diphenhydramin, promethazin – výrazná sedace. Kompetitivní antagonisté H1 receptorů, u většiny není zásah do syntézy a uvolňování z granulí. Nežádoucí účinky: hypnosedativní účinek, neselektivní působení na další receptory, sympatolytický, lokálně anestetický, parasympatolytický, antiserotoninový a antiemetický účinek.
- II. Generace: terfenadin, loratadin, cetirizin, acrivastin, mizolastin, ebastin. Mají komplexní antialergické účinky (zejm. pozdní fáze): inhibice syntézy mediátorů (PGD2, LTC4), inhibice uvolnění granulí z žírných buněk a bazofilů, inhibice chemotaxe, migrace a adheze eozinofilů. Jsou selektivní a nesedativní. Mají prodloužený účinek - výhodnější compliance.
Indikací antihistaminik jsou alergické stavy vyvolané uvolněním histaminu: alergické exantémy, kopřivka, svědění provázející kožní afekce, otoky, alergická konjunktivitida, rinitida, pruritus (atopický ekzém), reakce po bodnutí hmyzem, alergie na potraviny, kinetózy, nauzea, zvracení. Atopické astma (pylové) – podávají se látky II. generace. Je nutné dlouhodobé preventivní podávání.
- III. Generace: deslortadin a levocetirizin. Jsou nesedativní, selektivní H1 antagonisté, mají rozšířené spektrum účinku, protizánětlivý účinek, nízké interakce a prodloužený účinek. Zabraňují rozvoji astmatu při dlouhodobém podávání.
9.3.2
Astma bronchiale – průduškové astma
Definice
Bronchiální astma je onemocnění, které je charakterizováno chronickým zánětem dýchacích cest. Projevuje se jako zvýšená reaktivita na různé podněty, dochází k zúžení až obstrukci bronchů (spasmu bronchiálních hladkých svalů, zánětlivé reakci ve sliznici, nadprodukci hlenu) [2].
Na vývoji astmatu se podílí kombinace složek genetických, imunologických i neimunologických. Genetická predispozice – atopie- větší vnímavost organismu k provokujícím podnětům (dětský atopický ekzém). Složka imunologická: významnou roli ve vývoji astmatu, mají protilátky IgE, mastocyty a jejich mediátory, lymfocyty, makrofágy, eosinofily. Složka neimunologická: bronchospasmus – provokován chronickým drážděním, infekcí (virovou), psychickými změnami, stresem [2].
Dělení bronchiálního astmatu:
- Atopické (alergické) astma, které spojeno s alergickou rýmou, dětským atopickým ekzémem
- Endogenní astma je neurčitě definovaná forma astmatu – např. vzniká u žen po prochlazení
- Námahové astma – projeví se po zátěži
Symptomy astmatu jsou dyspnoe, hvízdavý dech, dráždivý kašel, protrahovaná rýma a také jiné projevy alergií: pocit ucpaného nosu, pálení a slzení očí, senná rýma, exantém, otoky sliznic. Dle závažnosti dělení astma na intermitentní (periodické), kdy se objevuje maximálně 1 záchvat týdně a perzistující (lehké, středně těžké a těžké). U lehkého perzistujícího astmatu jsou projevy více než jednou týdně, ale méně než denně. Základem jeho léčby jsou inhalační kortikoidy a krátkodobí β2-agonisté. U středně těžkého perzistujícího astmatu jsou obtíže každodenní, i v noci. Léčí se inhalačními kortikoidy a dlouhodobými β2agonisty. Těžké perzistující astma je charakterizováno stálými denními i nočními potížemi, které pacienta omezují v běžných aktivitách [8].
9.3.2.1
Léčba astmatu
Protizánětlivé léky - inhalační kortikoidy (IKS)
Účinkují po vazbě na specifické jaderné receptory, ovlivňují mediátory zánětu. Nežádoucími účinky jsou suprese nadledvinek, obezita, vředová choroba, osteoporóza, ovlivnění kůže. Při inhalační aplikaci se tyto nežádoucí účinky minimalizují. Objevuje se kandidóza, chrapot (v důsledku imunosupresivního účinku kortikoidů), proto je nutné vždy po aplikaci vypláchnout dutinu ústní čistou vodou, příp. vyčistit zuby. U dětí se k aplikaci používá inhalační nástavec [2].
+

Zdroj: Autor Tradimus, Asthma sufferers may not be able to breathe properly. They use a spacer to inhale medicine., licence Creative Commons BY-SA 3.0.
Obr. 18. Inhalační nástavec pro děti (spacer)
Zástupci:
- Beclomethazon dipropionát - ECOBEC®
- Budesonid – GIONA®, PULMICORT®, MIFLONID®
- Budesonid + Formoterol - SYMBICORT®
- Flutikason – FLIXOTIDE® vykazuje nejlepší protizánětlivé účinky
- Ciclesonid – ALVESCO® disponuje menšími nežádoucími účinky, je aktivován v plicích.
β2-mimetika s krátkodobým účinkem (SABA)
Po aplikaci nastává účinek – bronchodilatace - do 3 minut po podání a trvá 4-6 hodin. Podává se dle potřeby, maximálně 4x denně 1-2 vdechy.
Zástupci:
- Salbutamol – ECOSAL®, VENTOLIN®
- Fenoterol – BERODUAL®, BEROTEC®
- Terbutalin – BRICANYL®
β2-mimetika s dlouhodobým účinkem (LABA)
Účinnost až 12hod, bronchodilatační efekt. Mají ochranný efekt bránící bronchokonstrikci po histaminu i po zátěžovém astmatu.
Zástupci:
- Salmeterol – SEREVENT ®
- Formoterol – FORADIL®, FORMOVENT®, FORMANO®
- Salmeterol + Flutikason – SERETIDE®, AIRFLUSAN®
- Formoterol + Budesonid - SYMBICORT®
Kombinované preparáty
Používají se jako prevence u středně těžkého a těžkého perzistujícího astmatu. Je možné intermitentní podání k zabránění vzniku astmatických obtíží před očekávanou expozicí alergenu. Mohou se podávat i 1x denně na noc k zabránění nočního kašle.
Zástupci:
- Salmeterol + Flutikason – SERETIDE®
- Formoterol + Budesonid – SYMBICORT®
- Vilanterol + Flutikason – RELVAR®
Inhalační anticholinergika
Mají pomalejší nástup účinku 8 minut, účinek trvá až 8 hod. Neovlivňují zánět, objevuje se pachuť v ústech – oproti přípravkům s freonem. Je vhodná jejich kombinace se SABA.
Zástupci:
- Ipratropium bromid - ATROVENT®
- Tiotropium - SPIRIVA®, prášek i inhalaci, efekt 24hod, indikace: CHOPN
Theofyliny s prodlouženým účinkem
Mají bronchodilatační a slabě protizánětlivý efekt. Indikací je perzistující astma spolu s ICS, zlepšují noční příznaky, účinkují 12-24 hodin.
- AFONILUM SR ®
- EUPHYLLIN CR N ®
Kromony
Při dlouhodobém podávání blokují uvolňování mediátorů z žírných buněk a brání tak vzniku záchvatu [1].
Zástupci:
- Kromoglykát sodný je nutné podávat 6 týdnů než je plný efekt. Podává se inhalačně v prášku.
- Nedocromil sodný je více protizánětlivý, ochrání před zátěžovým astmatem.
Antileukotrieny
Leukotrieny jsou konečným produktem metabolismu kyseliny arachidonové, které vznikají prostřednictvím působení enzymu lipooxygenázy. Významně se uplatňují v astmatickém zánětu. Leukotrieny: LTC4, LTD4, LTE4 – chemoatrahují eozinofily, způsobují bronchokonstrikci. Jsou vhodné k monoterapii dětí i dospělých. Kombinují se s IKS u středně těžkého a těžkého perzistujícího astma bronchiale. Jsou k dispozici v tabletové formě a významně pozitivně ovlivňují také alergickou rýmu, dále jsou vhodné u námahového a aspirinového astma bronchiale [2].
Tři skupiny modulátorů aktivity leukotrienů:
- Antagonisté Cys LT1 receptorů -MONTELUKAST®, ZAFIRLUKAST®
- Inhibitory 5 – lipooxygenázy - ZILEUTON®
- Inhibitory aktivujícího proteinu
Antihistaminika II. generace – H1 antagonisté
Používají se pouze jako doplňková léčba, nezastaví akutní záchvat. Jejich použití je vhodné u lehkého astmatu s alergickou rýmou.
- Cetirizin, loratadin - inhibice alergické odpovědi
- Levocetirizin, desloratadin – ovlivnění nejen histaminu ale i eosinofilního zánětu, mají imunomodulační efekt
Léčba pomocí monoklonální anti-IgE protilátky
Používá se u pacientů s těžkým perzistujícím astmatem vzniklým na podkladě alergie I. typu a alergickou rýmou.
- Omalizumab - XOLAIR® - léčba imunologickým mechanismem inaktivuje již uvolněný IgE a brání jeho tvorbě z B-lymfocytů.
9.3.3
Alergická rýma
Definice
Alergická rýma se projevuje jako soubor nosních příznaků, vznikajících po působení alergenů na nosní sliznici, podstatou je eosinofilní zánět zprostředkovaný protilátkami typu IgE.
Projevují se po alergenové expozici nosní sliznice. Častěji se vykytuje v dětství a u chlapců, v USA a Austrálii než v Evropě, ve městě než na venkově a ve vyšších sociálních vrstvách. Alergická rýma se dělí na intermitentní (občasnou) a perzistující (trvalou). U intermitentní rýmy jsou příznaky méně než 4 dny v týdnu nebo méně než 4 týdny za rok. Perzistující rýma má příznaky více než 4 dny v týdnu a současně více než 4 týdny za rok.
Spouštěči alergické rýmy jsou pyly rostlin (stromů, trav, plevelů, bylin), alergeny domácích roztočů, domovní plísně, alergen zvířat a potravin. Příznaky nosní a mimonosní alergické rýmy jsou svědění uší, nosu, patra, obstrukce nosu, zarudnutí, svědění, pálení očí, sekrece z očí, sekrece z nosu, kýchání, přetrvávající kašel, zatékání hlenů a dýchání ústy. Pacienti s alergickou rýmou mají 3-4x vyšší riziko rozvoje astmatu, rovněž je astma častější u pacientů s alergickou rýmou a 95% pacientů s astmatem trpí nosními alergickými příznaky. Astma a alergická rýma mají dvě společné základní charakteristiky: atopickou dispozici a slizniční eosinofilní zánět [8].
+
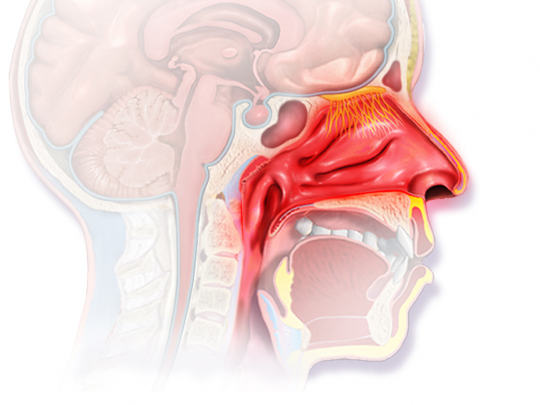
Zdroj: Autor BruceBlaus, Allergic Rhinitis. See a full animation of this medical topic, licence Creative Commons BY 3.0.
Obr. 19. Alergická rýma – postižení nosní sliznice průřez
9.3.3.1
Farmakoterapie alergické rýmy
Na prvním místě je eliminace alergenů. Dále se používají antihistaminika, kortikoidy, kromony, anticholinergika, antileukotrieny a dekongestiva. Máme k dispozici také specifikou alergenovou imunoterapii a velký význam má edukace pacienta.
Antihistaminika II. generace
- Systémová: cetirizin, loratadin
- Topická: levocabastin – LIVOSTIN®, azelastin - ALLERGODIL®
- S imunomodulačním účinkem: levocetirizin – XYZAL®, desloratadin – AERIUS®
Kombinovaný topický přípravek
- Flutikason + azelastin - DYMISTIN®
Zajímavost
Přípravek je kombinací topického kortikoidu flutikasonu a topického antihistaminika azelastinu, které se dosud používaly k léčbě alergické rýmy samostatně. Kombinací těchto dvou molekul v jednom přípravku významně převyšuje účinek jejich jednotlivého podávání u pacientů s alergickou rýmou. Výsledky studií, které potvrzují účinnost a bezpečnost tohoto přípravku, dávají naději na zlepšení kvality života pacientů se středně těžkou a s těžkou alergickou rýmou [9].
+

Obr. 20. Dymistin®
V případě přítomnosti nosní obstrukce je vhodné použít nazální kortikoidy. U tzv. „tekoucího nosu“ dobře působí nazální anticholinergika. U lehčích chronických forem a u dětí se používají nazální kromony. Těžké formy alergické rýmy se neobejdou bez pravidelného užívání perorálních antihistaminik a nazálních kortikoidů.
Topické nosní kortikoidy
- Beclomethazon – BECLOMET NASAL AQUA50µg®
Je určen pro děti od 6 let, dávkuje se 2x denně 1-2 vstřiky do každé nosní dírky. Pro terapeutický efekt je nezbytné pravidelné užívání
- Budesonid – RHINOCORT AQUA 32µg®
- Flutikason – FLIXONASE®, NASOFAN®
- Mometason – NASONEX®
Topická nosní dekongestiva
Jsou to sympatomimetika s α₁ adrenergním působením. Mají vazokonstrikční účinky a tím snižují otok sliznic. Dlouhodobé užívání a předávkování α₁ sympatomimetiky s dekongescenčními účinky může vést k reaktivní hyperémii nosní sliznice. Tento rebound účinek může vést k obstrukci průchodu vzduchu, které má za následek opakované a i trvalé užívání α₁ sympatomimetik. To může vést až k chronickému otoku (rhinitis medicamentóza) a následně až k atrofii nosní sliznice (ozéna). α₁ sympatomimetika se mohou používat 7 dní. Aplikace léku se může opakovat pouze potom, co byla léčba na několik dní přerušena.
α₁ sympatomimetika – dekongesce nosní sliznice
- Fenylefrin + dimetinden – VIBROCIL
- Fenylefrin – HUMEX®
- Nafazolin - SANORIN®
- Oxymetazolin – NASIVIN®
- Xylometazolin – OLYNTH®, OTRIVIN®
- Xylometazolin + D-panthenol - NASIC®
+
Obr. 21. Ukázka některých léčivých přípravků s obsahem nazálních dekogestiv
K podpůrné léčbě alergické rýmy můžeme použít tzv. nenávyková dekogestiva. Jsou to hypertonické roztoky mořské vody, které zmenšují otok sliznice osmotickým působením. Sekundárně také snižují překrvení sliznice. Jejich užívání může být dlouhodobé, pro všechny věkové kategorie, jsou vhodné také pro těhotné a kojící ženy.
9.3.4
Alergický (atopický) ekzém
Ekzém bývá v průběhu 1. roku života počátečním signálem člověka, který v sobě nese geny pro alergii (atopika). Ekzém je nejčastěji lokalizován na kůži tváří, čela, hrudníku. Kůže zarudlá až rudá, jsou patrné pupínky. Kůže může mokvat a tvoří se stroupky. Postižená místa svědí a pacient má tendenci si je škrabat, čímž může dojít k bakteriální kontaminaci. Kůže atopiků je suchá a zhrubělá. U více než poloviny pacientů ekzém vymizí do začátku školního věku. Spouštěči alergického ekzému jsou kravské mléko a jeho bílkoviny, vaječný bílek a další potraviny, roztoči – ekzém se zhoršuje na podzim a v zimě, pyly – ekzém se zhoršuje v pylové sezóně [8].
9.3.4.1
Léčba atopického ekzému
K léčbě atopického ekzému se krátkodobě používají lokální kortikoidy, výjimečně systémové. Volně prodejný je Hydrocortison ung®. Dále lokální imunomodulátory (takrolismus, pimecrolismus), které se aplikují na noc. Na začátku léčby se objevuje lokální dráždění – pálení, pruritus, erytém 50% pacientů – po týdnu vymizí. Rovněž se užívají systémová antihistaminika, někdy s výhodou sedativní I. generace.
Dalším projevem alergické reakce na kůži je solární dermatitida, která se léčí lokálním antihistaminikem (dimetinden - FENISTIL gel®), perorálním antihistaminikem, lokálním kortikoidem a dostatečným množstvím emoliencia.
Výsev kopřivky po bodnutí hmyzem se léčí lokálním antihistaminikem, které se aplikuje na malé plochy a při velké lokální reakci se přidává perorální antihistaminikum. Je potřeba o této skutečnosti informovat lékaře. Výsev kopřivky po kontaktu s alergenem většinou spontánně ustoupí po eliminaci alergenu, perorální antihistaminikum. K mírnění svědění se může použít tekutý pudr a mentolem, Hydrokortison ung., příp. lokální antihistaminikum.
9.3.5
Volně prodejná antihistaminika
- Cetirizin 10mg (Zyrtec®, Zodac®, Analergin®, Alerid®) je určen pro dospělé a děti od 6 let
- Levocetirizin 5 mg (Xyzal ®) je určen pro dospělé a děti od 6 let, KI: těžké poškození ledvin
- Loratadin 10 mg (Claritine®, Loratadin ratiopharm®) je určen pro dospělé a děti od 2 let, KI: těžké poškození jater
- Dimetinden (Fenistil gel ®) lokální antihistaminikum se používá 2-4x denně při svědění u dermatitidy, urtikarie, štípnutí hmyzem, spálení od slunce, povrchových popálenin.
- Difenhydramin – topické – více protisvědivé, dáno slabě lokálně anestetickým účinkem molekuly
K léčbě alergických reakcí u dětí od 2 let se může použít cetirizin ve formě kapek (Zodac®, Zyrtec®) loratadin (Claritine sir. ®) v dávkách dle hmotnosti a doporučení výrobcem [11].
+

Obr. 22. Ukázka volně prodejných antihistaminik
9.3.5.1
Antihistaminika u těhotných a kojících žen
Mezi nejužívanější antihistaminika patří bisulepin (Dithiaden®) – pouze krátkodobě, dimetinden (Fenistil®), cetirizin (Zyrtec®), loratadin (Claritine®), desloratadin (Aerius®) a levocetirizin (Xyzal®). Mohlo by se zdát, že sedativní antihistaminika postupně ztrácejí na významu, ale není tomu tak. Na rozdíl od antihistaminik II. a III. generace jejich účinek nastupuje rychleji a jsou k dispozici v injekční formě. V některých případech (kopřivka) je sedativní efekt výhodný, více snižují svědění a používají se na noc.
Dle klasifikace ADEC patří cetirizin do kategorie B2, loratadin do kategorie B1 a jsou to preferovaná antihistaminika v těhotenství. Užití levocetirizinu (řazen dle ADEC do kategorie B2) a desloratadinu (řazen dle ADEC do kategorie B1) v těhotenství je možné, vzhledem k větším zkušenostem se však doporučuje dát přednost cetirizinu a loratadinu [5].
9.3.5.2
Balíček první pomoci pro alergiky
Součástí balíčku první pomoci pro alergiky je Adrenalin v autoinjektoru (Epipen®, Emerade®), kortikoid v tabletách (Prednison®) – je nutné užít dostatečnou dávku 20-40mg a je možné opakovat jeho užití po 4-6 hod a antihistaminikum (Zyrtec®, Zodac®) v tabletách. Pro malé děti se používá kortikoid ve formě čípku. Dostatečná dávka antihistaminika pro dospělé je jedna tableta, v akutním případě je možné jednorázově užít 2 tablety. Pro malé děti je antihistaminikum k dispozici v kapkách (Zyrtec® gtt., Zodac®gtt.) příp. sirupu (Claritine® sir.) [11].
+

Obr. 23. Ukázka autoinjektoru adrenalinu
Interaktivní prvek 5. Křížovka