3.2
Vulvovaginální kandidóza
Kvasinková infekce, kvasinky nebo mykóza, tak nejčastěji mluví pacientky o potížích, které se správně označují jako vulvovaginální kandidóza. Tento název je odvozen od dvou nejčastějších míst, kde se se potíže objevují – vulvy a vaginy.
Poznámka
Vulva zahrnuje malé a velké pysky, klitoris, ústí močové trubice a ústí pochvy. Vagina spojuje poševní vchod a děložní čípek. Izolovaný zánět pochvy se nazývá vaginitida (event. kolpitida, z řec. kolpos), podle typu infekce pak aerobní nebo anaerobní vaginitida. Zánět zevních pohlavních orgánů (vulvitida) se většinou vyskytuje společně s vaginitidou, a celkově se proto označuje jako vulvovaginitida.
Mykóza je obecný název pro infekci vyvolanou patogenními mikroskopickými houbami. Kandidóza je pak pojmenování pro konkrétní druh mykotické infekce způsobený kandidami.
Kandidy jsou přirozenou součástí kůže a střevní i ústní sliznice. Ženský genitál je však osídlován především C. albicans, která je v případě pomnožení zodpovědná za 80-90 % všech mykotických infekcí. Tento druh kvasinky bývá ve formě tzv. blastospor izolován z pochvy u asymptomatických žen. Až jejich aktivní forma, pučící kvasinky tvořící tzv. pseudomycelia, jsou příčinou zánětlivých projevů. Ke změně asymptomatického stavu v projevy zánětu dochází většinou v důsledku kombinace několika různých faktorů.[14]
+
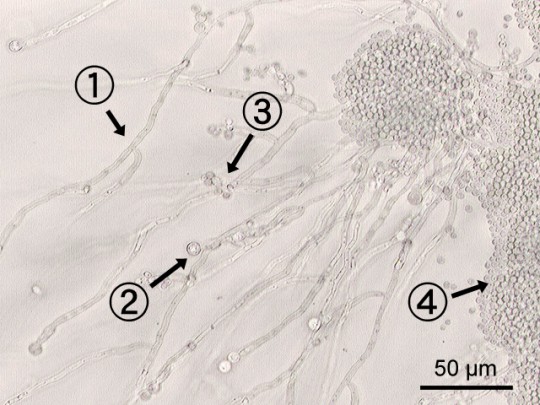
Zdroj: Autor Y tambe, C albicans labeled, licence Creative Commons BY-SA 3.0.
Obr. 2. Candida albicans pod 200násobným zvětšením. Lze rozlišit pseudomycelia–řetízkově uspořádané pučící kvasinky (1), chlamydospory (2), kvasinkové buňky–blastospory (3), kvasinkám podobné buňky (4).
15 % všech kandidóz představuje infekce způsobená C. glabrata a cca 5 % případů připadá na C.tropicals. Obraz vaginální kandidózy způsobené C. albicans se zásadně neliší od kandidóz způsobených jinými druhy.
Detailní popis možných původců je zde uveden proto, že je pozorován vzestupný trend kandidóz, jejichž původcem bývají jiné druhy než C. albicans, jedná se o tzv. non-albicans kandidózy. Tyto druhy jsou méně citlivé na antimykotika, hlavně flukonazol. Tento fakt může být také jedním z důvodů, proč je léčba někdy neúspěšná a infekce recidivuje. [15]
Infekce vyvolané kandidami jsou většinou endogenního původu. Zdrojem kvasinek bývá gastrointestinální trakt, konkrétně oblast kolem řitního otvoru, tzv. perianální prostor. Vzhledem k anatomickému uspořádání se z něj mikroorganismy dostávají do vývodů urogenitálního traktu velmi snadno.[14]
3.2.1
Dělení
Vulvovaginální kandidózy (VVK) se dají dělit podle různých hledisek. Z hlediska četnosti opakování se rozlišuje forma sporadická a rekurentní, z pohledu závažnosti (diagnostiky a následné léčby) forma nekomplikovaná a komplikovaná.
Nekomplikovaná forma VVK představuje akutní formu mykotické infekce s lehkým až středně těžkým průběhem. Většina pacientek nemá žádné viditelné lokální nebo systémové predispoziční faktory, případně alteraci (změnu) funkce imunitního systému. Vyvolávající příčinu dysmikrobie se často nepodaří zjistit. V pochvě dochází k přemnožení především C.albicans, která je citlivá na perorální i lokální léčbu krátkodobě podávanými antimykotiky.
Komplikovaná forma je typická čtyřmi a více epizodami za rok. Ačkoliv často není známa její vyvolávající příčina, předpokládá se spolupůsobení určitých rizikových faktorů. Mezi nejtypičtější patří těhotenství nebo diabetes mellitus. Léčba bývá dlouhodobá a problematická.[14]
S tzv. sporadickou (občasnou) formou VVK se během života setká až 75 - 90 % žen. U cca 3-5 % z nich se může vyvinout tzv. rekurentní forma.
O rekurentní formu vulvovaginální kandidózy se jedná v případě, že se u ženy kultivačně potvrdí 4 a více atak během jednoho roku. Typickým znakem je především to, že výrazné subjektivní potíže (svědění, podráždění nebo dyspareunie) jsou v nepoměru s chudým objektivním nálezem. Léčba bývá problematická i tehdy, jestliže se pacientky vyhýbají známým rizikovým faktorům, protože popisované symptomy mohou mít celou řadu jiných příčin.[16]
Poznámka
Dyspareunie–bolest během pohlavního styku.
3.2.2
Projevy
Na začátku je nutné zdůraznit, že žádný z níže uváděných příznaků (symptomů) není pro diagnózu vulvovaginální kandidózy zcela specifický. Stejně tak mikroskopický či kultivační nález kandid u asymptomatických (bezpříznakových) žen není schopen tuto diagnózu s jistotou potvrdit.
Symptomy související s VVK lze rozdělit na subjektivní a objektivní.
Poznámka
Subjektivní příznaky jsou takové, které pociťuje samotná žena, sděluje je lékaři či lékárníkovi, ale nedají se ve většině případů dokázat vyšetřovacími metodami. Posouzení takových informací je do jisté míry také subjektivní a vyžaduje od odborníka určitou míru zkušeností, protože pacientka může své potíže zveličovat nebo naopak zlehčovat.
Mezi často uváděné subjektivní potíže patří svědění (pruritus) okolí poševního vchodu. Zde se, na rozdíl od vaginální sliznice, nachází mnoho volných nervových zakončení, která jsou zodpovědná za vnímání nepříjemných pocitů. Subjektivní intenzita pruritu se může lišit a měnit se v klidu nebo při zátěži. Nález kvasinky při kultivaci ne vždy koreluje se úporností svědění. Ženy se signifikantně zvýšeným množstvím kvasinek si nemusí stěžovat na žádné obtíže. Naopak hlavně u opakovaných kandidóz s miminální přítomností kandid bývají subjektivní symptomy velmi nepříjemné. Příčiny tohoto fenoménu se dají vysvětlit přítomností určitých metabolitů kvasinek, které dráždí nervová zakončení nebo alergie na určité složky C.albicans.
Mezi ženami panuje často názor, že pro kvasinkovou infekci je typický tvarohovitý výtok. Tento symptom však není specifický, protože výtok může být i řídký, vodnatý.[19]
Méně často je popisováno zarudnutí sliznice a kůže vulvy, případně edém. Někdy lze pozorovat v okolí zarudnutí také pupínky (pustulky) případně loupající se nebo praskající kůži. Dalším symptomem bývá pocit pálení při močení někdy spojený s urgencí (náhlým nucením na močení). Tyto souvislosti mohou vést spíše k podezření na zánět močového měchýře (cystitidu), než na vaginální infekci.
Objektivní příznaky jsou zjistitelné lékařem a dají se hodnotit pomocí vyšetřovacích nebo laboratorních metod.
Kvůli nejednotnosti symptomatiky je důležitou součástí správného léčebného postupu mikroskopické vyšetření vaginálního sekretu, které je lékař schopen provést přímo v ordinaci. Při vysokém rozlišení se dá ihned potvrdit či vyloučit přítomnost kvasinek a mycelií typických pro kandidózu nebo pohyblivých trichomonád typických pro trichomoniázu. Pro diagnózu bakteriální vaginózy jsou naopak typické epitelové buňky pokryté bakteriemi kulovitého tvaru (koky).
Poznámka
Mycelium neboli podhoubí je tvořeno dlouhými, vzájemně propletenými větvenými vlákny (hyfy) hub a některých bakterií.
Citlivější vyšetření představuje mikroskopie po aplikaci 10% roztoku hydroxidu draselného na vaginální sekret. Méně časté je stanovení poševního pH, které je v případě VVK normální (3,5- 4,5).[20]
Kultivační vyšetření je schopno podat informaci o původci zánětu a také částečně o kvantitativních poměrech. Zpětně může potvrdit správně nasazený typ léčby či nutnosti ji modifikovat. Speciální kultivační vyšetření umožňuje identifikovat kvasinkové izoláty event. stanovit jejich citlivost k antimykotikům, což je výhodné především u pacientek s rekurentní formou vulvovaginální kandidózy.[16]
3.2.3
Terapie
Léčba nekomplikované vaginální kandidózy je založena na systémové i lokální aplikaci antimykotik. Problematika jednotlivých typů antimykotických přípravků je podrobněji rozvedena v kapitole 4.1.